夜尿症
「夜尿」「おねしょ」
目次
1) 夜尿症の定義・分類
2) 夜尿症の診断
3) 夜尿症の治療
4) そのほか
1) 夜尿症の定義・分類
・夜尿症の定義:
夜尿とは「5歳以降で1ヶ月に1回以上の夜尿が3ヶ月以上続くもの」(ICCS:国際小児禁制学会)とされています。
・有病率:
就学前の5〜6歳 約20%
小学校低学年 約10%
小学校高学年 約5%
中学生 1-3%
成人 まれ
というように低年齢ほど多くみられます。時々幼稚園のお子さんでもご相談にいらっしゃいますが、十分自然改善が期待できます。
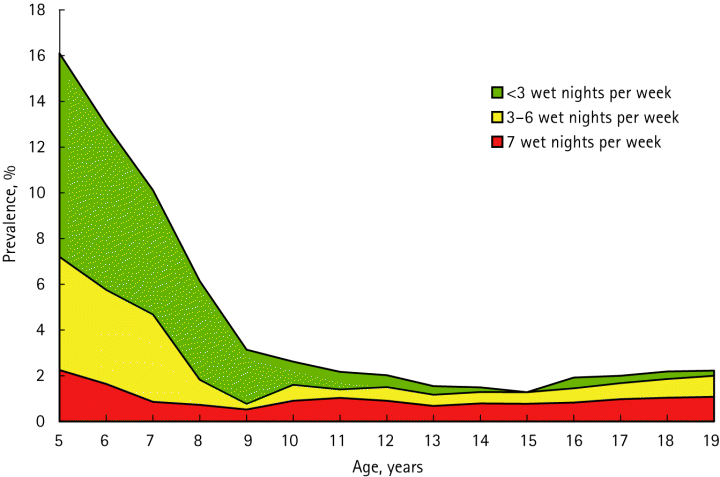
Yeung CK, et al. Differences in characteristics of nocturnal enuresis between children and adolescents: a critical appraisal from a large epidemiological study.
BJU Int. 2006 ;97:1069-73.
夜尿の有病率の推移. 緑色:週3回未満の夜尿, 黄色:週3-6回の夜尿、赤色:週7回の夜尿
・性差:
約2:1で男の子に多いです。
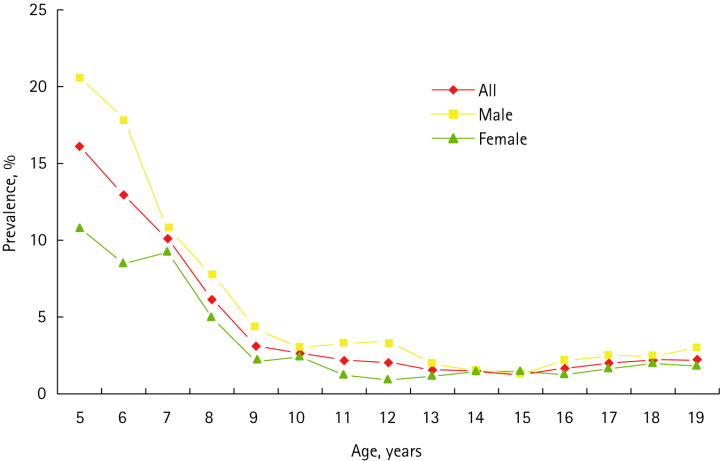
Yeung CK, et al. Differences in characteristics of nocturnal enuresis between children and adolescents: a critical appraisal from a large epidemiological study.
BJU Int. 2006 ;97:1069-73.
夜尿の有病率の推移. 赤色:全体, 黄色:男, 緑:女
・病態:
「夜間多尿(おしっこが薄い、濃くする力が弱い)」
「膀胱容量が小さい(正確には夜間の膀胱蓄尿量が小さい)」
「覚醒障害(おしっこが溜まった刺激よりも眠気が強く、起きてトイレに行けない)」
の3つが合わさり病態を形成します。
実際の医療現場では「夜間多尿」「膀胱容量が小さい」の2つを軸に説明を行うことが一般的です。
つまり膀胱というおしっこをため込む袋からおしっこがあふれ出てしまうのが、おしっこが多いからなのか、袋が小さい(のびにくい)のか、膀胱におしっこがたまったという感覚よりも眠気が強く起きれないのか、ということになります。組み合わさっていることも多いです。
夜尿症の病態.
(金子一成. 小児科医が知っておきたい夜尿症のみかた から一部改変)
・分類:
期間からの分類
一次性夜尿(生まれてからずっと)
二次性夜尿(夜尿が消失していた期間が6ヶ月以上ある)
一次性はいわゆる普通の夜尿、二次性は悪化理由に精神的なストレスなどが背景にあるため、治療成功しにくいことがあります。
合併症状などからの分類
単一症候性夜尿症(MNE)
非単一症候性夜尿症(NMNE)
単一はいわゆる普通の夜尿です。非単一は下部尿路症状(LUTS)と呼ばれる尿路奇形などが関連していることが多く、夜尿だけでなく、昼間の尿失禁にも注意が必要です。
・自然経過:
自然治癒あり!これが重要なポイント。小学校の1-2年頃までにぐっと有病率が下がります。つまり、小学校低学年のうちに適切な生活指導ができれば、薬に頼らなくても十分成功率があがる可能性があります。
また自然治癒があるからこそ、幼稚園からの早期薬物治療は当院は行っていません。薬物治療などは小学生になってからです。しかし幼稚園のお子さんでも生活指導(行動療法)は大切ですので指導させていただきますので、ご相談ください。
2) 夜尿症の診断
診察・問診
症状、身体所見(合併尿路奇形の有無、利尿剤の服用など合併疾患の診断)、病歴、生活・排尿日誌などを行います。生活の状況確認は非常に重要な問題です。夕方から夜にかけての摂取水分量が多すぎるお子さんがいらっしゃいます。そして寝る前のおしっこの習慣が不十分なこともあります。生活指導の元になりますので、ご面倒ですが、生活・排尿日誌をしっかりと書いてきていただきます。
検査
早朝尿比重
一番大切なのは「3日分の早朝尿比重の平均」です。基準よりも薄い場合は夜間多尿(老廃物に対して、水が多い状態)となります。当院では生活指導の状況も確認するために入眠前の尿検査もしています。これが薄い場合は、夕方からも多飲である可能性が高いです。そしてこの入眠前よりも朝が濃いおしっこにならなければなりません。
がまん尿量
これは膀胱にどれくらい貯められるのかをみるものです。100円均一などでおしっこ用に計量カップを用意していただき、学校から帰ってきた後などにできる限りおしっこをがまんして、貯めたおしっこの量を測定します。体重から計算される基準尿量よりも小さい場合は膀胱容量が小さいタイプと判定されます。
これらを組み合わせて、前述した分類に分けます。
合併症
便秘
また便秘も尿失禁や夜尿に関連します。そのため便秘がちなお子さんは夜尿の診断治療とともに便秘の診断治療も行います。
睡眠時無呼吸・いびき
いびきをかいて眠るお子さんも要注意です。アデノイド肥大に伴う閉塞性睡眠時無呼吸症候群などを合併している場合には24〜42%に夜尿を合併したという論文もあります。アデノイド摘出により夜尿が改善したという報告もあります。未だにランダム化比較試験は行われていませんが、考慮する必要はあります。
3)夜尿症の治療
●治療の基本:診療アルゴリズム
夜尿症診断のアルゴリズム.
(金子一成. 小児科医が知っておきたい夜尿症のみかた から一部改変)
図の病態を考えると、どのようにお子さんの基本的な病態が重なり合っているのかを踏まえて治療を行います。
「夜間多尿」→おしっこを濃くする薬:○ミニリンメルト、△トフラニール
「膀胱が小さい」→膀胱を大きくする治療(適切な反応をさせる治療):○アラーム療法、△バップフォー、ポラキス、べオーバなど
「夜間覚醒異常」→ ☓起こす これやってはダメです。
「そもそもの水分調整」→◎生活指導(行動療法)
●各治療の作用と副作用について
・ミニリンメルト(デスモプレシン):
腎臓で水分をおしっことして出すのを抑制します。副作用は水をため込む水中毒です。就寝60分前に服用します。スプレータイプもあります。
・アラーム療法:
行動療法の一つ。国際学会のガイドラインでは第一選択とされています。治癒率は約70%、再発率は15%程度と有効です。しかし課題としてはドロップアウトする率が30%と高いこと、速効性がなく、効果を実感するまでに数か月以上かかることです。
膀胱容量が小さい患者さんに対して、本来はバップフォーよりもアラーム療法がメイン。アラーム療法の詳細な効果のメカニズムはわかっていない。現在推測されているのは
膀胱からの尿意→しかし夜尿する→センサー反応→アラームの音→交感神経刺激が入る→膀胱が緩む
これを繰り返すことで
膀胱からの尿意→膀胱が緩む→夜尿しなくてすむ
ということでは無いかと言われています。以前はアラーム時には起こす施設が多かったのですが、覚醒の有無で治療効果に差がなかったということですので、当院では起こさなくていいですよ、と指導させていただいております。ただアラームを消すために親さんは起きてしまいますね。むしろおねしょの無い同室の兄弟姉妹が起きてしまうことも。。。
・バップフォー(プロビベリン):
抗コリン薬と呼ばれる薬の一つです。膀胱の副交感神経を抑制して排尿筋収縮を減弱させます。その結果最大膀胱容量の増大、膀胱の無欲性収縮を減らします。就寝60分前に服用。
・漢方:
多尿型で口渇あり→白虎加人参湯、膀胱型で冷え症→小建中湯、苓姜朮甘湯(りょうきょうじゅつかんとう)、緊張・ストレスタイプ→柴胡桂枝湯、抑肝散 などなど
上記の様な治療法をお子さんの病態に合わせて提案します。
4) そのほか(生活指導等)
生活指導:
治療の中に入れようとも思ったのですが、基本的でとても大切なのでこちらにしました。
ちなみに生活指導は立派な治療です!特に小学校入学前でご相談にいらっしゃる方にも十分使用可能なので幼稚園で困っている方必見です。
考え方としてはシンプルです。夜尿は膀胱という袋におしっこという水を入れ、溢れたらでるというものです。そのため、貯まる水の量を調整使用というものです。
●膀胱を空にしてから寝る
・寝る前には必ずトイレに行く
・お布団に入って寝るまでに30分以上経ってしまったらもう一度トイレに行く
●夕方以降の水分を控える
・夕ご飯は早めに済ませる
・夕食の水分を控える(味噌汁なども具中心でお汁は少なめに)(日中は水分摂取を十分にしてください)
・家族も協力する(周りがゴクゴクと水分を摂っていて、本人さんだけ飲んじゃダメというのは辛いですよね)
●睡眠時間の調整=膀胱におしっこを溜める時間を意識する
・早起きする(1時間寝坊をしたらその分多くおしっこを貯めなければいけません)
・疲れて早く寝てしまった(家族イベントなどで疲れて早く寝てしまったのは仕方が無いですよね。。。)
・☓ 夜寝るのを遅くするというのはダメ。寝ている間に成長ホルモンなどがでます。夜ふかしさせて寝る時間を短くするのは夜尿よりももっと大切な成長の観点からおすすめできません
●睡眠の充実
・お腹を冷やさない
・怖い夢(お子さんは夢の中でおしっこをしてしまうと、一緒におもらししてしまうことがあります)
・いびき
その他:
・お母さんの子育てが悪いからおねしょしてしまうのではありません:もちろん前述したとおり、夕方以降の水分摂取や寝る前のトイレトレーニングなどは改善の余地はありますが、これはお母さんだけの問題ではありません。お父さんやおじいちゃんおばあちゃんも含めた家族の課題です。お布団を干したり、余分にパジャマを洗ったり、本当お母さんは頑張っています。
・本人を責めない:結構多くのご家庭でご本人が一番気にしていないことが多く、もどかしい思いをされているのではないでしょうか?外来にも「別に困っていないよ、お布団干すのはお母さんだもん」とかって言われると、お母さんの顔つきが厳しくなる様子が見られます。。。ただし、責めておねしょが改善するのであれば責めてもいいのかもしれませんが、本人の自尊心を傷つけるだけです。本人とおねしょしない方がいいよね?だったらどうしたらいいと思う?病院の先生がこういうことを気をつけたら良くなるって言ってるけど、一緒に頑張ってみようか、というような形で勧めていただけるとよいかもしれません。
当院はあえて「夜尿症外来」として時間を用意していません。それは、その時間に当院を受診するということは夜尿であるとわかってしまうため、年齢によっては本人が気にしてしまうことを考慮してのことです。当院は予防接種のお子さんや心臓病のお子さんと一緒にお待ちいただく、非感染患者さん専用の待合室があるので、何で受診されているのかは周りには一切わかりませんので、安心して受診していただけます。
岐阜市、山県市、関市、美濃市でおねしょ(夜尿)でお困りの方はあわのこどもクリニックへどうぞ